Gengiviti e malattie parodontali (Piorrea)
Iniziamo col dire che una Gengivite (il suffisso in “ite” denota stato di infiammazione) è una semplice infiammazione della gengiva, e perciò in sé va distinta del tutto da una malattia parodontale (“Parodontite”).
La malattia parodontale dell’adulto, che è la più frequente (mentre i trattati di Parodontologia elencano anche altre forme di malattia parodontale, ma molto più rare, e che qui non ci interessano), è nel lessico popolare tuttora chiamata “Piorrea”. Certo dire piorrea è più breve e più facile da ricordare che non il lungo “malattia parodontale”.
Propriamente “Piorrea” significa “flusso di pus”: noi dentisti tecnicamente parlando non usiamo questo antico termine. Per il semplice motivo che, al giorno d’oggi in Occidente, non è così frequente diagnosticare una “Piorrea”, che è lo stadio più aggressivo e terminale di una malattia parodontale che non ha avuto alcuna cura. Però continuiamo lo stesso a usare il termine, oramai entrato nel lessico comune.
Per intendere cos’è una malattia parodontale, alias parodontite (popolarmente “piorrea”),
dobbiamo visualizzare cos’è il parodonto (cf Disegni sottostanti)
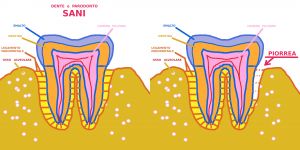
LEGENDA:
Le radici dei denti, in color arancio, sono immerse nello spazio parodontale giallo-oro, dove in color mattone appaiono tutte le fibre orizzontali che insieme rappresentano il legamento parodontale (=ammortizzatore dei carichi masticatori).
Il dente a sinistra e il suo parodonto sono disegnati integri, sani.
Il dente a destra vede una parte dello spazio parodontale, malato di Piorrea, non più rappresentato in giallo-oro ma in spazio bianco-vuoto dove le fibre, in color mattone, del legamento parodontale sono segmentate, distrutte, inesistenti: anche se ho rappresentato lo spazio della parodontite come bianco, nella realtà – quando essa è in fase distruttiva attiva – tale spazio è invaso da sangue rutilante la cui presenza viene smascherata con il sondaggio eseguito con apposita “sonda parodontale” (strumento che reca una scala graduata che consente di misurare in millimetri quanto è profonda la tasca, ovvero la quantità di osso alveolare che è andata distrutta).
Il sondaggio reca sempre da un minimo di fastidio, fino a un dolore vero e proprio. In quest’ultimo caso si somministrano antibiotici per stroncare, almeno momentaneamente, i batteri con i vantaggi di far precipitare al minimo sia il dolore, sia il sanguinamento, sia la fase attiva distruttiva della parodontite. Tutto ciò consentirà, ad un appuntamento successivo, di poter procedere con detartrasi, levigature e eventualmente courettage: tutti interventi sia superficiali che soprattutto profondi nelle tasche gengivali per eliminare quanto più placca batterica possibile
Una semplice gengivite, come detto, non ha nulla a che fare con una Parodontite, perché nella Gengivite NON vi è distruzione del legamento parodontale, mentre nella Parodontite si infiammano e si distruggono il legamento e il suo attacco al cemento della radice. Si forma così la “tasca gengivale”, cioè uno spazio vuoto tra la sopravvissuta gengiva e la radice del dente (nota che nel disegno schematico la gengiva NON è rappresentata: la gengiva ricopre l’osso; può anche restare alla sua altezza originale, ma quello che certamente si distrugge è l’osso alveolare che fronteggia la radice). Nel processo patologico si infiamma l’osso alveolare che circonda e sostiene la radice del dente. La distruzione d’osso può essere sia orizzontale, sia verticale. Più osso si perde e meno la radice è sorretta: aumentano perciò le possibilità che il dente acquisti una mobilità che nella normalità non deve avere. Una mobilità può essere però causata anche da scorretti contatti del dente mobile con il suo compagno dell’arcata opposta (detto “antagonista”). Anzi, in presenza di denti mobili, l’odontoiatra deve star attento a non diagnosticare una mobilità da parodontite quando invece è presente una mobilità da trauma occlusale, e anche viceversa.
Detto in sintesi: spesso un dente è mobile per diversi motivi (un terzo motivo può essere la presenza di un esteso granuloma che abbia eroso buona parte dell’osso alveolare, deputato a reggere le radici dei denti).
La parodontite, “piorrea”, è patologia più frequente dai 30-35 anni in poi.
Le cause invocate sono, come nella carie dentale, anche qui batteriche. E certamente i batteri vi hanno ruolo distruttivo importante: basti pensare che la somministrazione di antibiotici ha il potere di interrompere sanguinamento e distruzione d’osso alveolare. Il problema è che, smesso l’antibiotico, dopo breve tempo risorge la distruttività dei batteri (e non si può e non si deve certo assumere continuativamente antibiotici!).
Da decenni è dimostrato che concausa certa della parodontite è anche un carico scorretto, traumatico sui denti. I traumi dentali possono accrescere la distruzione di osso alveolare del 50%; e già, come prevenzione, questo ci informa che è salutare mantenere le forze occlusali ben bilanciate (vedi il mio post su Molaggio Sensoriale Dinamico).
Se però si va a cercare una causa oltre la presenza dei batteri, ci si può accorgere che essi si riproducono su un terreno adatto. Un paziente che si nutra male, non solo acidifica il sangue (ne abbiamo parlato a proposito della Carie), ma si può trovare in carenza di vitamine. In particolare di vitamina C, alias acido ascorbico, che è vitamina anti-stress, anti-infettiva e molto utile alla costruzione dei tessuti connettivi (notate che il legamento parodontale è un tessuto connettivo).
Che i batteri in sé debbano, sempre e per forza di cose, essere la causa delle infezioni è una antica polemica in Medicina. Già Pasteur e Koch polemizzavano tra di loro, se la causa delle malattie infettive fossero i batteri in sé (Koch) o il terreno che ne favoriva lo sviluppo (Pasteur). Sono affermazioni relative: il concetto di carica batterica e di aggressività di una specie batterica possono ben condizionare il reale pericolo di contagio.
Per quel che riguarda la natura infettiva della parodontite, c’è un’osservazione quotidiana che impedisce di sposare del tutto la causa batterica: come mai, in una stessa bocca, solo alcuni denti o gruppi di denti sono affetti da parodontite e altri non lo sono? Se la malattia parodontale (“piorrea”) fosse infettiva, non dovrebbe diffondersi a tutta la stessa bocca? Inoltre non risulta esservi contagio da un essere umano all’altro. C’è seriamente da interrogarsi se, nel caso della parodontite, non avesse ragione Pasteur: non solamente conta il terreno nel senso delle condizioni di salute generali dell’ospite, ma anche del micro-terreno: come mai un dente è affetto e, magari, il dente immediatamente adiacente è sano?
Personalmente penso che una risposta potrebbe forse essere indagata con l’ottica della medicina di sistema: ove si parla (come nella Medicina Tradizionale Cinese) di canali energetici, meridiani e vasi, connessi anche ai denti. Vi sarebbe quindi una connessione fra un certo dente (o meglio un odontone, che ingloba tutta l’unità parodontale) e il correlato organo. Si potrebbe allora sospettare che un organo in carenza o eccesso di energia, tramite il meridiano relativo, si scarichi sul dente connesso. Questo potrebbe essere un campo di ricerca di verifica e potrebbe spiegare queste parodontiti “segmentali”.
Resta sempre il fatto che traumi su certi denti ne possono accelerare la perdita d’osso di sostegno.
Le parodontiti (“Piorrea”) sono molto più manifeste dopo i 30-35 anni d’età. Si può fare un’altra ipotesi ancora: dopo tale età non si è più elastici come a 15 o 20 anni. In mancanza di esercizio fisico (Yoga, Pilates, Stretching, ecc) capace di mantenere elastici i tessuti, l’organismo umano tende a rattrappirsi fino a che si manifestano dolori muscolari, articolari, tendinei, vertebrali: è su tali parti che si scaricano impropriamente eccessi di forza. Si va incontro, con l’età senza esercizio, a una scarsa elasticità che si scarica anche sulla bocca e i denti. La bocca è ritenuta essere un adattatore della postura generale, ma fino a che punto può adattarsi senza diventare, essa stessa, causa di problemi ? Problemi sia a carico della bocca che a carico di tratti corporei lontani dalla bocca.
Alterazioni dei carichi di postura corporea si possono dunque ben scaricare sui denti e sull’osso alveolare che li sostiene, finché la bocca ce la fa ad adattarsi. Oltre un certo adattamento può sopravvenire la rottura; e un trauma dentale, l’abbiamo già detto, può ben essere una concausa di perdita d’osso alveolare nel corso di una malattia parodontale dell’adulto (“Piorrea”, colloquialmente).
Quali e quante sono le possibilità di Prevenzione della “Piorrea”?
- Certamente l’igiene orale casalinga quotidiana dei denti e delle gengive
- Certamente anche andare periodicamente dal dentista ad asportare, se presente, il tartaro che si accumuli sul colletto dei denti.
Ma le due precedenti misure diciamo che sono anti-batteriche e da sole possono essere insufficienti.
Sarà ottimo seguire uno stile di vita salubre, quindi:
- alimentazione nutriente e sana, per gli adulti (organismi non in crescita) poche proteine animali (acidificano!), molte verdure crude (con il limone, alcalinizzante) e cotte. Non eccedere nella frutta (da consumare lontano dai pasti principali), moderazione nei farinacei, il miglio decorticato è ottimo perché alcalinizza. Masticare cibi consistenti (“Palestra masticatoria”), masticare a lungo, con calma, insalivando bene ogni boccone e assaporandolo con gusto. Per inciso: più un cibo è genuino e più diventa buono con una masticazione prolungata; meno il cibo è sano, o se è molto lavorato o industriale, più peggiora il gusto prolungandone la masticazione.
- Attività fisica quotidiana minimale: non dobbiamo diventare tutti atleti, ma è indubbio che una passeggiata di 30 minuti al giorno a passo moderato giova alla salute (il corpo è fatto per muoversi, il che tonifica e ossigena tutti gli organi e apparati). Meglio ancora una attività elasticizzante come lo Yoga.
- Possibilmente evitare ambienti (o anche persone!) stressanti.
Imparare a saper gestire i propri stress interiori: ricordiamoci che noi umani siamo esseri simbolici. Quando abbiamo davanti un bicchiere da 200 ml che contenga 100 ml d’acqua, l’ottimista vive contento perché lo vede pieno a metà, il pessimista si lamenta d’avere il bicchiere mezzo vuoto. Eppure la quantità e qualità dell’acqua è esattamente la stessa. La differenza interiore però c’è: l’ottimista non solo se la gode di più, ma magari mobilizza l’energia interiore per ottenerne un’altra metà aggiuntiva. Il pessimista si siede e spreca energie a lamentarsi.

